
慢性阻塞性肺疾病(COPD)是一种呼吸内科临床常见的慢性呼吸系统疾病,发病率和病死率均较高。目前,机械通气是治疗COPD患者呼吸哀竭的常用手段。然而,在COPD机械通气的撤机过程中,常有部分患者因各种原因导致撤机时间明显延长(>72h)或撤机失败,有学者将其称为困难撤机。
因此,如何应用合理的撤机方案、判定撤机时机、提高撤机成功率是困扰呼吸内科医师的临床难题之一。本研究通过对我院60例COPD机械通气患者应用三种不同的通气模式,比较三者在撤机过程中的优缺点,为呼吸内科临床提供参考。
1、资料与方法
1.1一般资料
选取2012年1月到2013年4月在我院住院的60例COPD患者,其中男28例,女22例,年龄50~75岁,平均(68.4±13.6)岁。所有患者均采用Siemens Servo300i呼吸机,均采用仰卧位进行机械通气。所有患者均知情同意。
纳入标准:①所有病例均符合中华医学会重症医学分会2007年修订的《慢性阻塞性肺疾病急性加重患者的机械通气指南》,且均合并呼吸衰竭,具备气管插管指征,需进行有创机械通气;②所有患者均经历至少72h的机械通气;③无肺部感染或肺部感染已经得到有效控制,并符合撤机标准;④撤机前48h未使用镇静催眠药物和麻醉药物。排除标准:①合并其它重要器官功能衰竭者,合并神经肌肉病变者;②未达到撤机标准的患者;③气道管理不佳,或合并肺部肿瘤所致气管受压患者;④自行拔管者;⑤气管切开患者。
1.2撤机呼吸试验(SBT)标准
1.2.1SBT成功标准①氧合充分,即FiO2≤0.4时动脉血氧分压(PaO2)≥60mmHg,PaO2/FiO2≥150~300mmHg,PEEP≤5~10cmH2O;②血流动力学稳定;③未合并明显水电解质紊乱;④呼吸道反射能力恢复;⑤神志清楚,意识恢复;⑥拔管后恢复持续自主呼吸能力通常>24h;⑦体温<38℃。
1.2.2SBT失败标准①SpO2<90%,PaCO2明显增加,动脉血气分析pH<7.25;②出现呼吸窘迫,呼吸频率>30~35次/min;③心率>120次/min,并出现高血压;④精神状态改变,出现躁动、出汗等;⑤撤机48h内再次气管插管行机械通气,或因呼吸功能因素导致死亡。
1.3通气方法
所有患者随机分为三组,每组各20例。三组患者均以达到潮气量(VT)6~8mL/kg为标准。
1.3.1压力支持通气(PSV)PSV采用流量触发,触发敏感的流量设置为1.8L/min,当吸气流速下降到峰流速的25%时,吸气向呼气转换。起始压力的水平一般以达到较满意的潮气量(10~12mL/kg)为标准,开始撤机时根据患者的耐受程度逐渐降低压力支持水平,每次减少2cmH2O,同时降低PEEP水平。当压力水平减少到6~10cmH2O,符合撤机标准时进行撤机呼吸试验(SBT)。如果SBT试验成功,稳定维持2~4h可进行撤机;如果SBT试验失败,则应继续进行机械通气。
1.3.2同步间隙指令通气(SIMV)开始撤机时可根据患者的耐受情况,按每天下调1~2次/min或每小时下调1~3次/min的速度,逐步减少机控呼吸频率,直至频率达4次/min后不再下调。如果维持2~4h后患者情况稳定,可进行撤机和拔管。
1.3.3神经调节辅助通气(NAVA)NAVA是以监测膈肌电活动进而触发呼吸机送气的机械通气模式。该组患者均经鼻腔置入携带电极的EAdi导管,监测EAdi信号。NAVA采用EAdi触发,触发敏感度为0.5μV,当EAdi下降到峰值的70%时吸气向呼气转换。NAVA的通气支持水平由NAVA支持水平和EAdi的乘积决定:NAVA通气支持水平=NAVA水平×(EAdipeak-EAdimin)。准备撤机时,可逐渐降低NAVA水平,当NAVA水平降至0.9~2.0cmH2O/μV,符合撤机标准时可进行SBT试验,如试验成功可进行撤机,否则应继续机械通气。
1.4观察指标
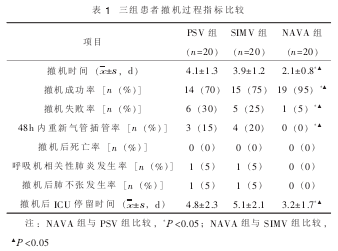
比较三组的撤机时间(d),撤机成功率(%),失败率(%),48h内重新气管插管率(%),撤机后死亡率(%),撤机后肺不张的发生率(%),呼吸机相关性肺炎发生率(%),撤机后ICU停留时间(d)。
1.5统计学方法
数据采用SPSS16.0软件分析。计量资料均以均数±标准差表示,符合正态分布的计量资料组间比较采用方差分析,计数资料采用卡方检验。以P<0.05表示差异有统计学意义。
2、结果
2.1三组一般资料比较
两组患者年龄、体重、性别比、基础疾病、病情严重程度等一般资料两两比较,差异均无统计学意义(均P>0.05)。
2.2三组患者撤机过程的指标比较
①NAVA组撤机成功率均比PSV组、SIMV组明显增高(P<0.05);失败率和48h内重新气管插管率均比PSV组、SIMV组明显降低(均P<0.05);而撤机时间、撤机后ICU停留时间均比PSV组、SIMV组明显缩短(均P<0.05)。②三组在撤机后严重并发症如死亡、肺部感染、肺不张的发生率方面差异均无统计学意义(P>0.05)。③PSV组和SIMV组在撤机时间、撤机成功率、失败率、48h内重新气管插管率、撤机后ICU停留时间方面比较差异均无统计学意义(均P>0.05)。
3、讨论
机械通气是治疗重症COPD患者的重要手段,其治疗目标是改善肺功能、最后成功撤机。及时、尽早的撤机可明显改善患者的预后。然而,研究表明,传统的撤机方法和撤机时机常常是不及时的,因此常造成机械通气时间不必要的延长,由此带来并发症和住院费用不必要的增加。另外,撤机过程中,人机不协调导致的呼吸负荷增加常可造成COPD患者呼吸机依赖和撤机困难。因此,设计合理的撤机方案、准确判定撤机时机、提高撤机成功率对呼吸内科医师的临床治疗意义重大。
COPD机械通气患者的传统撤机常采用PSV模式和SIMV模式等通气方式。PSV模式可完全依赖患者的自主呼吸,在撤机过程中,呼吸机都能提供压力支持来帮助患者克服气管内管道、呼吸机管道及湿化器等增加的额外负荷,其优点是可以改善气体交换、减少氧耗、缓解呼吸肌疲劳。最新研究表明,PSV模式中,需提供的PSV支持水平常难以确定,PSV水平过高可导致肺泡过度膨胀,PSV水平过低则引起呼吸肌疲劳,因此常导致撤机失败。
而SIMV模式也具有其优缺点。其优点是可与患者的自主呼吸相配合,因此可减少患者与通气机相拮抗的可能;其缺点则是:一方面,如患者自主呼吸良好,会使SIMV频率增加,可超过原先设置的频率,导致过度通气;另一方面,由于自主呼吸存在一定程度上可增加呼吸功,如使用不当将导致呼吸肌群的疲劳。这些都是及时合理撤机的不利因素。
NAVA模式是近年来新发展的一项机械通气模式,它可根据患者的膈肌电活动强度(EAdi)来调节呼吸机支持水平。
NAVA模式是由EAdi触发,使呼吸机送气的吸气压和EAdi成比例。即NAVA模式的辅助和切换都是由患者的呼吸驱动控制的,因此机械通气和患者神经中枢在触发时间的一致性在吸气开始和结束时都可以得到最大的保证。可见与传统的气动触发方式比较,NAVA模式可改善患者吸气与呼吸机送气的同步性,改善因呼吸机支持不足而加重呼吸肌疲劳,促进人机协调。我们的研究结果表明,与其它两种撤机模式比较,COPD患者在撤机过程中使用NAVA模式可显著提高撤机成功率,减少撤机失败率,缩短撤机时间,明显降低了48h内重新气管插管率,由此也带来撤机后ICU停留时间明显减少。
综上所述,NAVA模式在COPD患者撤机方面较传统的PSV、SIMV撤机方式具有更接近患者的呼吸生理、撤机成功率高的优点,值得临床大为推广。
参考文献:
[1]中华医学会重症医学分会.慢性阻塞性肺疾病急性加重患者的机械通气指南(2007)[J].中国危重病急救医学,2007,19(9):513-518.
我国慢阻肺患病率居高不下, 且呈进行性上升, 成为民众健康的主要杀手之一, 吸烟、空气污染、人口老龄化是疾病主要危险因素, 减少危险因素和推广肺功能检查是今后慢阻肺防治的重中之重。...
冠心病(CHD)在老年群体发病率逐渐增加,是威胁老年人健康的主要因素之一[1].慢性阻塞性肺疾病(COPD)是呼吸内科中以肺功能下降及慢性炎症为主要特征的常见病....
在治疗慢性阻塞性肺疾病合并呼吸衰竭时,在常规治疗的基础上进行无创呼吸机辅助治疗,能够提高患者的治疗效果,值得进一步推广。...
1资料与方法1.1一般资料选择2012年1月~2013年1月本院收治的AECOPD患者102例,均符合AECOPD诊断标准[1].随机分为两组.治疗组52例,男27例,女25例,年龄59~82岁;对照组50例,男26例,女24例,年龄64~81岁.均除外:严...