摘 要: 目的 探讨髋部骨折内固定失败后补救方案中选择人工关节置换术的疗效。方法 选择2013年1月~2019年12月入本院治疗髋部骨折内固定失败患者40例进行研究, 纳入对象愿意配合研究, 均接受人工关节置换术方案补救, 随访半年以上, 记录手术时间、并发症、随访半年时髋关节功能, 并比较术后与随访半年时Harris评分。结果 本组患者手术时间 (85.4±22.01) min, 并发症发生率为7.50% (3/40) ;随访半年时, 根据髋关节Harris评分评价疗效, 显示髋关节功能优良率为85.00%, 同时比较术后与随访半年时Harris评分, 差异有统计学意义 (P <0.05) 。结论 对于髋部骨折内固定失败患者予以人工关节置换术补救, 能取得不错的效果, 可挽救髋关节功能, 且并发症少, 安全性高, 值得在内固定治疗失败的髋部骨折中应用。
关键词: 髋部骨折; 内固定失败; 人工关节置换术; 髋关节功能; 并发症;
Abstract: Objective To explore the curative effect of artificial joint replacement as a remedial scheme after internal fixation failure of hip fracture. Methods From January 2013 to December 2019, 40 patients with hip fracture internal fixation failure in our hospital were selected for study. All patients received artificial joint replacement program to remedy, and were followed up for more than half a year. The operation time, complications and hip joint function during the follow-up for half a year were recorded, and Harris scores after the operation and during the follow-up for half a year were compared. Results The operation time was (85.4±22.01) min and the incidence of complications was 7.50% (3/40) . During the follow-up period of half a year, the curative effect was evaluated according to Harris score of hip joint, showing that the excellent and good rate of hip joint function was 85.00%. And the difference was statistically significant (P < 0.05) when comparing Harris score after the operation with that during the follow-up period of half a year. Conclusion Artificial joint replacement therapy for hip fracture patients with internal fixation failure can achieve good effects and can save hip joint function with less complications and high safety. It is worthy of application in hip fracture with internal fixation failure.
Keyword: hip fracture; Internal fixation failed; artificial joint replacement; hip joint function; complication;
髋部骨折属于临床比较常见的骨折类型, 主要有股骨转子间骨折、髋臼骨折、股骨颈骨折, 传统治疗方案以内固定术为主。但是, 从有关报道中看出, 股骨转子间骨折、无移位的股骨颈骨折在内固定术后失败的几率高达5%、15%, 而有移位的股骨颈骨折内固定术后失败率甚至超过40%[1]。同时, 髋臼骨折处理难度较大, 尽管内固定物快速发展, 手术技术得到进步, 使得髋臼骨折疗效得到了提高。但这些内固定术后, 均有可能出现活动受限、关节疼痛、跛行、患肢短缩等, 严重影响生活质量[2]。为此, 针对髋部骨折内固定失败患者应采取必要的挽救措施处理, 人工关节置换术成为当下比较可靠的挽救手段, 成为热点课题。为了探讨髋部骨折内固定失败予以人工关节置换术补救的效果, 本院就收治的髋部骨折内固定失败患者40例实施了研究, 报道如下。
1 、资料与方法
1.1、 一般资料
选择2013年1月~2019年12月入新疆哈密市第二人民医院治疗内固定失败的髋部骨折患者40例进行研究。男性28例、女性12例;年龄34~78岁, 均值 (58.4±7.3) 岁;骨折类型以股骨转子间骨折最多, 有19例, 其次为髋臼骨折14例、股骨颈骨折7例;病程1~64个月, 均值 (24.8±2.3) 个月。
纳入标准: (1) 经临床表现、症状及影像学检查确诊满足髋部骨折诊断标准[3]; (2) 有完整资料; (3) 均经内固定术治疗失败; (4) 签署知情同意书。
排除标准: (1) 难以耐受手术或不愿意配合; (2) 严重心肝肾等疾病; (3) 妊娠期或哺乳期; (4) 骨折侧合并肿瘤。本院医学伦理委员会批准通过本研究。
1.2、 方法
所有患者予以人工关节置换术补救, 入院后常规检查, 评估全身状况, 评价关节功能 (髋关节Harris评分) , 监测感染明确是否伴有感染病灶, 同时予以影像学检查, 尽早明确患者的髋关节周围骨质, 掌握内固定物, 然后综合评估后做好手术规划, 明确是否需要将内固定物取出、是否植骨, 进一步确定人工关节置换术假体的大小、型号安放位置等。本次研究中有4例并未取出内固定物, 因为属于髋臼骨折内固定失败, 评估结果表明内固定物不影响假体的植入。
手术麻醉方案选择全麻7例、腰硬联合麻醉20例、持续硬膜外麻醉13例, 根据各自的麻醉方案完成麻醉, 起效后, 取标准髋关节外侧入路作切口, 牵拉切口为“移动窗”, 使其与原内定物位置相当, 将其取出。切断短外旋肌群, 并以“帘状”切开关节囊, 便于术后修复关节后方结构, 但一些患者有严重关节囊增生、挛缩、粘连, 部分切除。处理髋臼侧, 将髋臼充分显露, 切除瘢痕与增生组织, 评估是否满足预期要求。从小到大磨挫髋臼, 对臼缘骨质探查, 磨挫结束对骨量再次评估, 存在再腔隙性或局灶性骨缺损, 则将股骨颈松质骨从缺损处植入, 打压紧密。生物型髋臼假体则以外展45°、前倾20°左右植入。髋臼骨量好, 且未植骨, 不用螺钉固定处理, 若骨量差、植骨, 则采取2枚髋臼螺钉固定。在处理股骨侧时, 将大转子内侧增生骨赘清除, 评估骨质是否达到预期, 尽量和植入假体适应, 若近端骨质差, 磨挫髓腔前可预捆扎, 这样能减少骨折劈裂, 并将假体前倾10~15°植入。若选择骨水泥固定, 则将骨块从螺钉钉道处填入, 避免渗漏。复位髋关节后, 完成关节囊及肌群重建, 必要情况下可放置引流管, 逐层缝合。术后抗生素常规抗感染, 并做好镇痛、预防静脉血栓形成。
1.3、 观察指标
随访半年以上, 记录手术时间、并发症、随访半年时髋关节功能, 并比较术后与随访半年时Harris评分[4]。
1.4、 统计学处理
应用SPSS 22.0处理, n (%) 表示计数资料, χ2检验, 表示计量资料, t检验, P<0.05为差异显着有统计学意义。
2、 结果
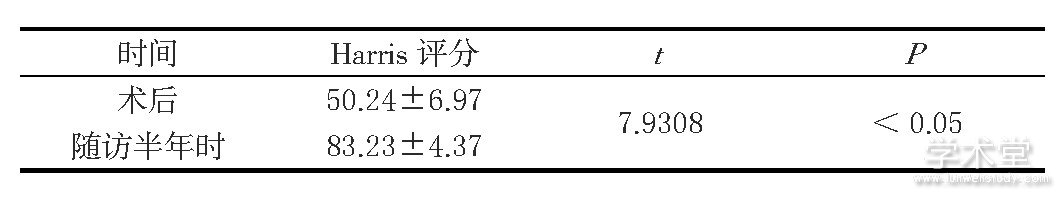
本组患者手术时间最短60min、最长132min, 均值 (85.4±22.01) min;术后并发症发生3例, 发生率为7.50%, 包括2例髋关节松弛、1例髋关节脱位;随访半年时, 根据髋关节Harris评分评价疗效, 显示髋关节功能优良率为85.00% (优14例、良20例、可5例、差1例) ;比较术后与随访半年时Harris评分, 差异有统计学意义 (P<0.05) , 见表1。
表1 对术后与随访半年时Harris评分比较
3、 讨论
髋部骨折在骨科比较常见, 内固定术治疗属于常用手段, 但术后失败率较高, 失败的原因较多, 比如骨不连、畸形愈合、股骨头坏死、创伤性关节炎等。在研究报道中以股骨转子间骨折内固定术后失败较多, 其失败原因则主要为骨折不愈合、股骨头坏死[5,6,7]。针对髋部骨折内固定失败患者, 应及时检出原因, 采取有效的措施补救, 才能挽救患者的髋关节功能。人工关节置换术成为研究热点课题, 在一些报道中显示对内固定失败的髋部骨折有不错的补救效果。
本院就收治的40例内固定失败的髋部骨折患者进行研究, 均接受人工关节置换术治疗, 结果显示本组患者手术时间 (85.4±22.01) min, 并发症发生率为7.50% (3/40) ;随访半年时, 根据髋关节Harris评分评价疗效, 显示髋关节功能优良率为85.00%, 同时比较术后与随访半年时Harris评分, 差异有统计学意义 (P<0.05) 。
人工关节置换术可彻底解决内固定失败的髋部骨折遗留的缺血坏死、骨折不愈等问题, 术后患者可尽快下地活动, 避免术后卧床所致的深静脉血栓、压疮等并发症, 改善了术后生存质量。为了提高人工关节置换术的效果, 在治疗期间需注意一些问题: (1) 充分准备好假体。有报道指出假体应用越久, 则术后并发症更多, 为此术前应完善X线检查, 明确骨质疏松情况, 确定合适的假体类型, 而且若身高不足150cm的瘦弱女性, 需准备小号假体, 而超过180cm的患者, 则需准备超大号假体[8,9]。 (2) 不宜强求生物固定。尚无证据表明生物学固定效果比骨水泥固定效果更好, 尤其是髋关节假体股骨侧固定[10]。骨水泥固定, 可缓解疼痛, 提高日常生活能力与行走能力, 特别是存在明显骨质疏松的患者, 用骨水泥可提供稳定的关节, 术后可更早进行负重锻炼[11]。 (3) 做好骨折与关节脱位的预防。髋部骨折中部分患者年龄较大, 合并骨质疏松, 手术应动作轻柔, 避免意外骨折[12]。手术暴露难度大, 需广泛松解, 切除关节囊、周围组织较多, 导致关节稳定的维持组织减少, 缝合与术后搬动需谨慎, 避免脱位。
综上所述, 对于内固定失败的髋部骨折患者予以人工关节置换术补救治疗, 能取得不错的效果, 可挽救髋关节功能, 且并发症少, 安全性高, 值得在内固定治疗失败的髋部骨折中应用。
参考文献
[1]徐丽丽, 谭美云, 张忠杰, 等.髋关节置换术治疗老年髋部骨折内固定失败的中期疗效观察[J].实用骨科杂志, 2018, 24 (10) :940-943.
[2] 邓志勇.髋部骨折内固定失败后使用人工髋关节置换术治疗效果及假体的选择[J].中国伤残医学, 2018, 26 (13) :31-33.
[3]李康, 罗伟, 许少策, 等.挽救性髋关节置换术在髋部骨折内固定失败后的应用[J].实用骨科杂志, 2018, 24 (2) :177-180.
[4]张学光.髋部骨折内固定失败后的全髋关节置换术疗效评估及影响因素分析[J].中外医学研究, 2017, 15 (31) :70-72.
[5]汤月平, 沈文东, 袁景.应用人工髋关节置换术治疗髋部骨折内固定失败时假体的选择及术后疗效[J].临床和实验医学杂志, 2017, 16 (17) :1755-1758.
[6]刘克敏, 曲铁兵.重视老年髋部骨折治疗和康复模式转变[J].中华创伤杂志, 2018, 34 (7) :577-579.
[7]李梦远, 陈宏, 马元琛, 等.老年髋部骨折内固定失败后补救性髋关节置换术的临床研究[J].中华老年骨科与康复电子杂志, 2016, 2 (2) :81-86.
[8]杨芳梅, 闭惠虹, 张燕, 等.早期离床活动对老年髋部骨折术后康复的影响[J].现代临床医学, 2016, 42 (3) :212-213.
[9]周朝波.人工髋关节置换术治疗老年髋关节骨折内固定失败的临床研究[J].现代中西医结合杂志, 2015, 21 (16) :1753-1755.
[10] 杨荣博, 蔡攀, 杨雷, 等.老年GardenⅠⅡ型股骨颈骨折内固定预后分析与术式选择[J].浙江临床医学, 2018, 20 (5) :893-895.
[11]李昕, 陈继营.髋部骨折内固定术后感染的全髋关节置换治疗综述[J].解放军医学院学报, 2017, 38 (9) :879-882.
[12]胡永波.全髋关节置换术治疗髋部骨折内固定失败患者35例[J].临床医学工程, 2016, 23 (3) :321-322.
股骨颈骨折内固定手术后存在内固定失败率较高的问题,往往需要Ⅱ期行全髋关节置换手术(totalhiparthroplasty,THA)治疗[1].由于此类患者多合并局部骨量差、螺钉存留、髓腔畸形、骨缺损或潜在感染等,Ⅱ期行全髋关节置换具有一定的风险,且临床效果不如Ⅰ...
骨质疏松症是以因骨量下降,骨组织的微结构受破坏,导致骨的脆性增加而容易发生骨折为特征的一种全身性骨病[1-4].疼痛、脊柱变形和骨折是骨质疏松症的3大主要表现症状,其中以骨折的危害最大,即骨质疏松性骨折[5].它是一种随年龄增加而骨量减少、骨的微观...