细菌耐药性又称抗药性,系指细菌对于抗菌药物作用的耐受性,耐药性一旦产生,药物的化疗作用就明显下降。下面我们就来探讨一下关于细菌耐药性论文范文,来探讨一下这一个课题。
细菌耐药性论文范文第一篇:新生儿无菌体液感染的细菌耐药性及危险因素分析
作者:向丹 何霞 张秀瑜 娄茜
作者单位:雅安市人民医院检验科 重庆医科大学附属第二医院检验科 重庆市第五人民医院检验科
摘要:目的 探讨新生儿无菌体液感染的细菌耐药性及危险因素,为临床合理用药、科学诊治提供依据。方法 选取2017年1月至2020年1月四川省雅安市人民医院收治的无菌体液感染新生儿114例作为研究对象,回顾性分析其病原学特点、临床特征及危险因素。结果 114例新生儿无菌体液感染以凝固酶阴性葡萄球菌最常见,低出生体重儿、羊水污染、入住暖箱、联合使用抗菌药物较非无菌体液感染患儿多见,无菌体液感染患儿住院时间、抗菌药物使用时间均较非无菌体液患儿长,差异均有统计学意义(P
关键词:婴儿,新生;无菌体液;感染;抗药性,细菌;危险因素;

作者简介:*娄茜 E-mail:113908736@qq.com.;
新生儿机体器官尚未完全发育,免疫力较差,特别是早产儿、极低出生体质量儿,极易受到各种细菌感染,特别是耐药菌感染,严重影响疗效和患儿预后。近年来,由于广谱抗菌药物、有创性操作和治疗手段的广泛应用,导致无菌体液感染率逐渐增加[1,2],因此,对新生儿无菌体液感染的病原学特点、临床特征及相关危险因素进行分析变得重要。本研究回顾性分析了本院收治的114例新生儿无菌体液感染的病原学特点、临床特征及危险因素,旨在为临床诊治提供科学的参考依据。
1 资料与方法
1.1 研究对象
回顾性分析2017年1月至2020年1月雅安市人民医院收治的无菌体液感染新生儿114例作为阳性组,随机抽取同期收治的115例非无菌体液感染新生儿作为阴性对照组。无菌体液包括血液、脑脊液、胸腹腔积液、关节腔积液、胆汁等。排除因放弃治疗、自动出院等原因导致临床资料不完整、影响统计分析的病例。同一患者同一部位只统计初次分离菌株。
1.2 方法
1.2.1 细菌培养与药敏试验
菌株的分离培养和鉴定严格按《全国临床检验操作规程》(第4版)进行。采用法国生物梅里埃VITEK2-Compact全自动微生物分析系统及配套试剂进行菌种鉴定及药敏试验,药敏试验结果的判读参照美国临床和实验室标准化协会2017年标准[3],必要时用E-test法、K-B法复核药敏试验结果。
1.2.2 临床资料的收集
在电子病历系统和检验科实验室信息系统中收集纳入114例新生儿的临床资料,包括性别、日龄、是否早产儿、是否低出生体重儿、分娩方式、是否使用激素、是否羊水污染及宫内窘迫、抗生素使用情况、微生物感染情况、是否入住暖箱、住院时间、是否进行有创性操作等,分析新生儿无菌体液感染情况。
1.3 统计学处理
应用SPSS19.0统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验;计数资料以率或构成比表示,组间比较采用χ2检验;单因素分析有统计学意义的因素行多因素logistic回归模型分析。变量赋值:男=1,女=0;其余变量:是=1,否=0.P<0.05为差异有统计学意义。
2 结果
2.1 新生儿无菌体液感染的病原学特点
114例新生儿无菌体液感染主要包括血液、脑脊液、穿刺液等,其中血液标本107例(93.85%)。114例新生儿无菌体液感染中凝固酶阴性葡萄球菌最多(70株,占61.40%),以表皮葡萄球菌为主,其次为肠杆菌科细菌(21株,占18.42%),以大肠埃希菌为主。见表1.葡萄球菌属对利福平、利奈唑胺、替加环素、万古霉素、呋喃妥因、奎努普丁/达福普丁敏感性均较高,其中凝固酶阴性葡萄球菌对青霉素完全耐药,凝固酶阳性葡萄球菌对红霉素、青霉素均完全耐药。见表2.
2.2 新生儿无菌体液感染的临床特征及单因素分析
阳性组患儿中低出生体重儿、羊水污染、入住暖箱、联合使用抗菌药物均较阴性对照组多见,住院时间、抗生素使用时间均较阴性对照组长,差异均有统计学意义(P

表1 新生儿无菌体液感染的病原学特点(n=114)
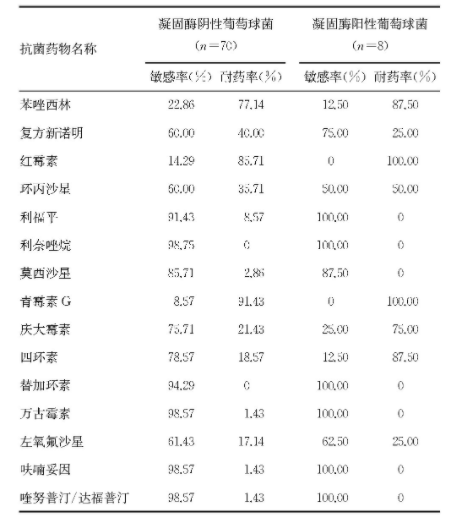
表2 葡萄球菌属对抗菌药物的抗菌活性
2.3 危险因素分析
使用激素、安置胃管、气管插管为新生儿无菌体液感染的独立危险因素,差异有统计学意义(P<0.05)。见表4.
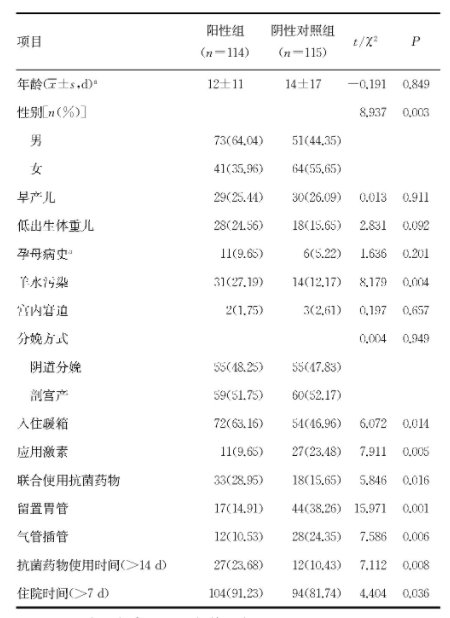
表3 新生儿无菌体液感染的临床特征
注:a包括妊娠高血压、妊娠糖尿病。
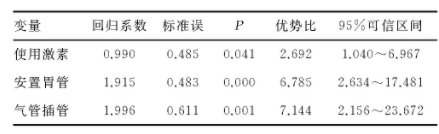
表4 危险因素分析
3 讨论
新生儿感染的临床表现缺乏典型性及特异性,目前,缺乏敏感且特异的诊断手段,其治疗和预后与经验性抗感染药物的选择有很大的相关性,在未掌握新生儿病原菌分布特点及耐药性的情况下,选择抗菌药物对新生儿感染的治疗和预后均有严重的影响。
凝固酶阴性葡萄球菌是临床常见的污染菌,其致病性低于金黄色葡萄球菌,但随着免疫功能缺陷人群和临床侵袭性操作的逐渐增多,该菌作为一种典型的医院内感染的病原菌逐渐增多,有研究表明,凝固酶阴性葡萄球菌感染是新生儿无菌体液感染最主要的病原菌[4,5].本研究结果显示,革兰阳性菌中主要以凝固酶阴性葡萄球菌感染为主,以表皮葡萄球菌最常见,其次为金黄色葡萄球菌;革兰阴性菌中以大肠埃希菌、肺炎克雷伯菌感染为主,与既往国内外文献报道结果基本一致[5,6,7].可能是有创性操作和治疗手段的广泛应用为凝固酶阴性葡萄球菌的感染提供了机会,导致该类病原菌感染比例逐渐增加。
不同病原菌对临床常用的抗菌药物的敏感性和耐药程度不尽相同,对新生儿无菌体液感染进行耐药性分析,可为临床医师在经验性选择抗菌药物治疗感染提供科学的参考依据,也是合理选择抗生素和抗生素规范使用的必要前提。本研究对主要致病菌的耐药性进行了分析,结果显示,葡萄球菌属对利福平、利奈唑胺、替加环素、万古霉素、呋喃妥因、奎努普丁/达福普丁敏感性均较高,其中凝固酶阴性葡萄球菌对青霉素完全耐药,金黄色葡萄球菌对红霉素、青霉素均完全耐药。大肠埃希菌、肺炎克雷伯杆菌对亚胺培南、美诺培南均完全敏感。尽管新生儿无菌体液感染的病原菌对大多数抗菌药物敏感性均较高,但部分抗菌药物具有不良反应,治疗新生儿抗感染不适用,如万古霉素有耳毒性、肾毒性[8,9],利福平有肝脏不良反应[10],故临床医师在选用抗菌药物时仍应慎重。
本研究结果显示,新生儿无菌体液感染患儿平均日龄低于非无菌体液感染患儿,平均住院时间较非无菌体液感染患儿明显增加。相对于健康新生儿,低出生体重、早产儿是新生儿无菌体液感染的独立危险因素,无菌体液感染发病率在8%左右,低出生体重儿(<1 500g)易患病,出生体重越低无菌体液感染危险性越高[11].本研究将非无菌体液感染新生儿作为对照组发现早产儿在无菌体液与非无菌体液感染患儿中发病率基本一致,新生儿无菌体液感染患儿中低出生体重儿发病率较高,但二者均不是无菌体液感染的危险因素。本研究多因素logistic回归模型分析结果显示,新生儿无菌体液感染的危险因素为使用激素、安置胃管和气管插管,与其他研究不相同[12,13],可能是因为不同的研究纳入的研究对象、感染病原菌菌群分布及疾病的复杂程度不同等导致研究结果有所差异。
综上所述,本研究新生儿无菌体液感染以凝固酶阴性葡萄球菌为主,且对大多数常用抗生素敏感,使用激素、安置胃管和气管插管是新生儿无菌体液感染的独立危险因素。避免新生儿无菌体液感染应尽量避免有创操作、使用激素等高危因素,合理选择抗菌药物,改善患儿预后。但因本研究样本量较少,且是单中心回顾性研究,存在一定局限性,研究结果仅供参考。
参考文献
[1]哮勇,张璋。新生儿肺炎病原菌分布特点及耐药性分析[J] . 中华实验和临床感染病杂志, 2016,10(3):371-374 .
[2]付盼,王传清,俞蕙,等。中国儿童细菌耐药监测组2018年儿童细菌感染及耐药监测[J] .中国循证儿科杂志, 2019,14(5):321-326.
[3] Clinical and Laboratory Standards Institute .Performance standards for antimicrobial susceptibility testing:27th informational supplement[J].Research Gate ,2017,29(3): 100-105.
[4] BECKER K,HEILMANN C,PETERS G Coagulase-negative staphylococci[J].Clin Microbiol Rev,2014,27(4)-:870-926.
[5]罗芳,章旭平,温晓芳。新生儿晚发型败血症病原菌及诊断方法[J] .中华医院感染学杂志, 2020,30(18)-2825-2829
[6] BERL AK N,SHANY E BEN-SHIMOL S,et al.Late onset sepsis:comparison between coagulase-negative staphylococci and other bacteria in theneonatal intensive care unit[J] Infect Dis ,2018 ,50(10):764-770.
[7] MARCHANT E A,BOYCE G K, SADARAN-GANI M,et al.Neonatal sepsis due to coagulase- negative staphylococci[J]. Clin Dev Immunol,2013,2013:586076.
[8] SHEKARABI M,HAIJIKHANI B. ,SALIMICHIRANI A,et al.Molecular characterization of vancomycin-resistant staphylococcus aureus strains isolated from clinical samples:a three year study in Tehran,Iran[J].PLoS One,2017,12(8):e0183607.
[9]李晓鹏,罗雯,叶寰,等。耐万古霉素屎肠球菌血流感染发生与死亡的影响因素分析[J] .中华医院感染学杂志, 2019 ,29(5):650-653.
[10] KIM J H,NAM W S,KIM S J,et al. Mechanism investigation of rifampicin-induced liver injury using comparative toxicoproteomics in mice[J].Int JMol Sci,2017,18(7):1417 .
[1] ZEA-VERAA,OCHOA T J.Challenges in the diagnosis and management of neonatal sepsis[J]J Trop Pediatr,2015,61(1):1-13 .
[12] ABATE B B,KASIE A M,RETA M A,et al.Neonatal sepsis and its associated factors in east africa:a systematic review and meta-analysis[J].Int JPublic Health,2020,65(9): 1623- 1633.
[13]吴俊填,王慧娟,邬吉伟 .新生儿感染的病原菌分布特点、耐药性及危险因素分析[J] .中国医学工程, 2018,26(5):43-45.
文献来源:向丹,何霞,张秀瑜,娄茜。新生儿无菌体液感染的细菌耐药性及危险因素分析[J].现代医药卫生,2021,37(20):3529-3532.
细菌耐药性论文范文第二篇:细菌耐药性检验对提高临床合理用药的指导意义
作者:林梅珊
作者单位:莆田学院附属医院
摘要:目的 分析细菌耐药性检验对提高临床合理用药的指导意义。方法 选择2019年1月至2020年12月医院80例住院患者为研究对象,均行病原菌分离,并鉴定病原菌类型,且通过药敏试验对其耐药性进行检验,为临床合理用药提供指导。结果 80例患者共分离出135株病原菌,革兰阴性菌85株,其中大肠埃希菌对哌拉西林、氨苄西林的耐药性较高,肺炎克雷伯菌对氨苄西林天然耐药,对哌拉西林的耐药性较高,铜绿假单胞菌对各药物的耐药性均较低;革兰阳性菌50株,其中金黄色葡萄球菌对青霉素、红霉素的耐药性较高,肺炎链球菌对红霉素、四环素的耐药性较高,肠球菌对克林霉素的耐药性较高。经对多重耐药菌的科室分布情况进行分析,发现ICU多重耐药菌占比最高,其次为外科、内科、儿科。结论 通过对细菌实施耐药性检验,能够为临床用药提供指导,确保用药合理性。
关键词:细菌,耐药性;临床合理用药,
Abstract:Objective The guiding significance of drug resistance tests of bacteria in improving the rationality of clinical medication was analyzed. Methods Eighty inpatients in the hospital from January 2019 to December 2020 were selected as the research objects. Pathogenic bacteria were isolated and then the types of them were identified, and further their drug resistance was tested through drug sensitivity tests to provide guidance for clinical rational use of drugs. Results A total of 135 pathogenic bacteria were isolated from 80 patients, of which 85 were Gram-negative bacteria, among them, Escherichia coli had high resistance to piperacillin and ampicillin, and Klebsiella was naturally resistant to ampicillin and had high resistance to piperacillin,while Pseudomonas aeruginosa had low resistance to all kinds of drugs; The other 50 were Gram-positive bacteria, among them,Staphylococcus aureus had high resistant to penicillin and erythromycin, and Streptococcal pneumoniae pneumonia had high resistance to erythromycin and tetracyclin, and enterococcus had high resistance to clindamycin. Analysis of the distribution of multidrug resistant bacteria in various departments found that the proportion of multi-drug resistant bacteria in ICU was the highest and the followings were departments of internal medicine, surgery and pediatrics. Conclusion The drug resistance test of bacteria can provide guidance for clinical medication and ensure the rationality of medication.
Keyword:Bacteria; Drug resistance; Rationality of clinical medication;

耐药性是指微生物、寄生虫等对药物的耐受能力,一旦病原菌出现耐药性,则药物治疗效果明显下降。近年来,随着抗生素药物种类及数量的增多,耐药性问题越来越突出,已成为全世界关注的内容。治疗药物的选择不仅需要保障治疗效果,同时需要减少用量,避免耐药菌出现[1].通过对细菌开展耐药性检验,可以掌握不同病原菌对常用药物的耐药性,从而选择更优的治疗方案,提高治疗效果,保障临床用药合理与患者用药安全[2].基于此,本研究探讨细菌耐药性检验对提高临床合理用药的指导意义,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月至2020年12月我院80例住院患者作为研究对象,其中男45例,女35例;年龄8~73岁,平均(40.9±1.1)岁。本研究通过医院医学伦理委员会批准。
1.2 方法
分别对患者送检血液样本、尿液样本或痰液样本进行病原菌分离检验,样本的收集、接种、病原菌培养及分离严格按照《全国临床检验操作规程》相关标准进行;鉴定病原菌采用全自动微生物鉴定仪(法国生物梅里埃,VITEK2 COMPACT 30),革兰阴性菌鉴定卡片为GN13,革兰阳性菌鉴定卡片为GP67,质控菌株包括肺炎克雷伯菌ATCC700603、大肠埃希菌ATCC25922、金黄色葡萄球菌25923及铜绿假单胞菌ATCC27853等,所有质控均来源于统一鉴定中心;药敏试验采用全自动微生物鉴定系统配套的药敏鉴定卡进行,革兰阴性菌药敏卡为AST-GN13,革兰阳性菌药敏卡为AST-GP67.
1.3 观察指标
统计不重复病原菌类型及数量,分析不同病原菌对常用药物的耐药性及多重耐药菌科室分布情况。
2 结果
2.1 病原菌类型及数量
80例患者共分离出135株病原菌,其中革兰阴性菌85株,革兰阳性菌50株,具体分布见表1.

表1 病原菌类型及数量
2.2 病原菌耐药性
2.2.1 革兰阴性菌的耐药性
大肠埃希菌对哌拉西林、氨苄西林的耐药性较高;肺炎克雷伯菌对氨苄西林天然耐药,对哌拉西林的耐药性较高;铜绿假单胞菌对各药物的耐药性均较低,见表2.
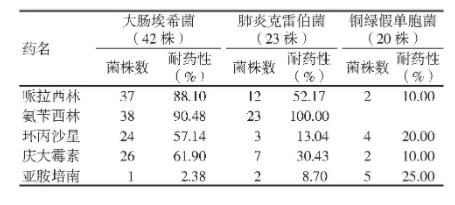
表2 革兰阴性菌的耐药性
2.2.2 革兰阳性菌的耐药性
金黄色葡萄球菌对青霉素、红霉素的耐药性较高;肺炎链球菌对红霉素、四环素的耐药性较高,肠球菌对克林霉素的耐药性较高,见表3.
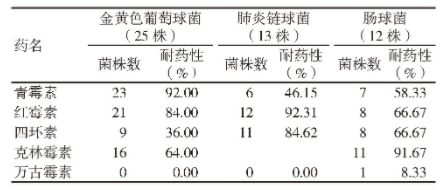
表3 革兰阳性菌的耐药性
2.3 多重耐药菌科室分布情况
ICU多重耐药菌占比最高,其次为外科、内科、儿科,见表4.

表4 多重耐药菌科室分布情况
3 讨论
抗生素是临床用于治疗细菌感染性疾病的最常用药物,目前公认最早被现代医学发现的抗生素为青霉素,其是于1928年被英国医学家在实验室中发现,距今已有近百年的历史[3].随着现代提纯和制药技术的不断革新,各种抗生素在临床中的应用范围逐渐扩大,使感染性疾病的治疗效果得到了稳步提升。但是,由此引发的抗生素滥用现象愈发严重,进而造成耐药型菌株不断增多[4,5].此种耐药型菌株属于被药物因素筛选后存活的特殊菌株,对某一种或数种抗生素均会产生不同程度的抵抗作用,甚至会对某种药物产生免疫,继而导致感染性疾病治疗难以获得更好的效果,且目前临床发现多种耐药型菌株的基因具有遗传性,使其后代依然对抗生素具有耐受性,极大地增加了临床治疗难度。因此,国际医学界将抗生素的用量、用法等作为临床治疗标准中的核心内容,以求可以更好地控制耐药菌的出现,确保临床治疗效果的最大化[6,7].
为解决抗生素滥用问题,临床可采取细菌种类、耐药性等检验,通过明确检验结果,确保抗生素给药的准确性,增加临床应用的窄谱抗生素数量,最大限度地限定广谱抗生素的应用频率。目前,临床患者感染的细菌种类主要分为革兰阳性菌及革兰阴性菌两种(其中革兰阴性菌感染率相对较高,约占60%)。革兰阳性菌是指经过革兰染色后呈现紫色反应的菌群,而革兰阴性菌则呈现红色反应,导致不同菌种采取同种染色方式后呈现不同显色现象的原因在于,两类细菌的细胞壁结构存在差异,导致细胞外侧受体不同,抗原、毒性、药物敏感性即出现差异。
3.1 革兰阳性菌的耐药性
根据大数据研究显示,临床感染革兰阳性菌的患者中,尤以葡萄球菌属、肺炎双球菌属感染为主,其中金黄色葡萄球菌的感染率相对较高,肺炎链球菌次之,肠球菌的感染率相对较低。针对此类菌种的耐药性研究结果显示,金黄色葡萄球菌对青霉素、红霉素的耐药性较高,且均超过80%[8];肺炎链球菌则对红霉素、四环素的耐药性较高,且均超过80%;肠道中普遍存在的肠球菌对青霉素、红霉素的耐药性相对较低,但对克林霉素的耐药性较高,可达90%以上。由此可见,即使是同属于革兰阳性菌,不同细菌种类对药物的耐药性也存在一定的差异。综合分析,革兰阳性菌所属菌类对万古霉素均无明显的耐药性,因此,在临床已明确菌株种类后,若未对其耐药性予以准确判断,则可针对革兰阳性菌感染的患者提供万古霉素治疗,通常可以获得较好的临床效果[9,10].
3.2 革兰阴性菌的耐药性
革兰阴性菌的感染能力和致病性与其自身细胞壁结构关系密切,而其中发挥重要作用的成分为脂多糖,其可刺激人体产生固有免疫应答,这一应答过程由细胞素、免疫系统活化等多个步骤组成[11].由于革兰阴性菌的细胞壁内含有大量的脂多糖,导致细菌对多数传统抗生素存在不同程度的耐药性,如大肠杆菌、布氏杆菌、不动杆菌等菌种对第一代或第二代头孢菌素类有耐药性。临床研究显示,大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌等属于常见革兰阴性感染菌类[12,13].其中,氨苄西林、哌拉西林不可用于大肠埃希菌感染的治疗,大肠埃希菌对氨苄西林、哌拉西林的耐药性可达80%以上;且氨苄西林不可用于肺炎克雷伯菌的治疗,肺炎克雷伯菌对氨苄西林的耐药性为100%;而目前已知的铜绿假单胞菌还未形成足够的耐药性,提示多种常用药物均对其有一定的治疗效果。综合分析,革兰阴性菌普遍对β内酰胺类抗生素的耐药性较强,但对亚胺培南类药物的耐药性普遍较低[14,15].
综上所述,通过对细菌实施耐药性检验,能够为临床用药提供指导,确保用药合理性。
参考文献
[1]陈浩临床合理用药中微生物以及细菌耐药性检验的应用分析[J].临床医药文献电子杂志, 2020,7(16):155.
[2]刘淑梅。临床合理用药中微生物以及细菌耐药性检验的应用研究[J].家庭医药, 2019(11):196.
[3]李世光临床合理用药中微生物以及细菌耐药性检验的应用与结果分析[J]黑龙江中医药, 2020,49(3):139-140 .
[4]戴涛临床合理用药中微生物以及细菌耐药性检验的应用分析[J]糖尿病天地, 2019,16(4)-110.
[5]梁月春,陈国洋临床合理用药中微生物以及细菌耐药性检验的应用分析[J].医学美学美容, 2019,28(18):49- -50.
[6]姜微微探究临床微生物检验的方法和细菌耐药性的监测[J]中国保健营养, 2020,30(13):301.
[7]梁凤琼,吴柳婷,杜思远有关临床微生物检验和细菌耐药性的监测分析[J]世界最新医学信息文摘(连续型电子期刊) , 2019,19(36):139,142.
[8]傅雷宇,谢云芬,朱迪卿。临床合理用药中微生物以及细菌耐药性检验的应用分析[J]湖南师范大学学报(医学版), 2018,15(6):27-30.
[9]车临床微生物以及细菌耐药性检验在临床合理用药中应用效果分析[J]医学检验与临床, 2018,29(7):13-16,9.
[10]王慧莉,张艳梅临床微生物标本检验和细菌耐药性监测的应用[J]黑龙江医药, 2019.25)1112-1114.
[11]邢海昱关于临床微生物检验和细菌耐药性的监测分析[J]中国医药指南, 2017, 15(35):131-132.
[12]刘政军。临床微生物检验和细菌耐药性的监测探讨[J]中国现代药物应用, 2019,13(18):236-237.
[13]解伟嘉临床微生物标本检验和细菌耐药性监测的应用意义[J]中国医药指南, 2019,17(17):77-78.
[14]李瑞锋。某院临床微生物检验及其耐药性监测结果对合理用药的影响[J]抗感染药学, 2020,17(3):360-362.
[15]杨亮,李可,贾志刚 ,等细菌耐药性监测在临床微生物检验中的应用价值分析[J]糖尿病天地, 2020,17(9):105.
文献来源:林梅珊。细菌耐药性检验对提高临床合理用药的指导意义[J].医疗装备,2021,34(19):58-60.