3.5 门诊特殊慢性病管理与公共卫生服务慢性病管理比较
3.5.1 共同点
(1)政策目标:政府在两种制度的政策制定、具体实施过程起着主导作用。
通过平时监测、按时治疗两种方式,减轻慢性病患者经济负担,保障其权益。
改善众人的健康水平,保障社会和谐发展。
(2)服务对象:都是慢性病患者,重点在对慢性病的管理上。通过管理,减轻患者经济负担、同时也保障了经费合理使用。
(3)医疗服务机构:通过医疗机构对慢性病患者的医疗服务,减轻患者的疾病痛苦,提高生命质量。医疗服务机构包括等级医院、基层社区卫生服务机构(卫生院、社区卫生服务中心、站)等。
(4)政策待遇:都制定了详实的政策待遇,人群只要符合管理范围,享受到的待遇还是有目共睹的。待遇情况还随着政策的变更而调整,最终向服务对象倾斜,保障力度和水平更为加大。
(5)资金保障:通过多方筹集,共同形成统筹基金模式,通过资金的保障,开展预防、治疗工作,提高慢性病患者的治疗效果,减轻经济压力。
(6)规范程序:无论是申报审批还是筛查随访,都有规范的程序,目的是尽早发现慢性病患者,尽快帮患者解决问题。随着工作的推进,程序也是日趋完善,逐渐减少患者来回奔波,通过便捷的服务提供管理效率。
(7)考核监管:两者对慢性病患者、医疗服务机构都制定了合理的监督管理制度。通过考核,既提升了自身的管理水平,提高了医疗服务机构的技术能力,又保障了基金的稳定,做到了合理使用,不过度、不浪费。
(8)信息平台:投入巨资,引进先进信息管理系统。通过信息技术让患者信息完整,即时实现待遇水平,工作效率得以提高。
3.5.2 不同点
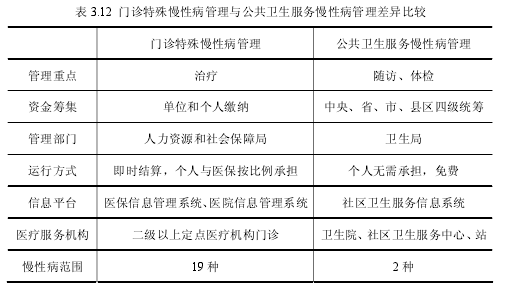
由于是分属于两种制度,慢性病管理上自然有其不同之处。如表 3.12 所示,2种慢性病管理的不同之处表现在以下几方面:
(1)管理重点:职工医疗保险的门诊特殊慢性病管理,重点在治疗。通过医保基金的按比例支付,减轻患者的经济负担。公共卫生服务的慢性病管理中心在于随访和体检,通过预防、平时监管来提高患者的意识,从而改善生活、运动方式,提高生命质量。
(2)资金筹集:职工医疗保险的特殊病门诊资金来源于医保基金,是医保基金的一部分。它和住院统筹基金一起共同构成医保统筹基金。统筹基金的筹集主要来源于职工和单位缴纳,主要是单位缴纳。公共卫生服务的慢性病管理资金来源于公共卫生服务项目资金,由政府筹集。
(3)管理部门:职工医疗保险统筹基金由市医保处管理、监控。公共卫生服务项目资金由南昌市卫生局管理、监控。前者由人社部门统管,后者归卫计委与民政部系统管理。
(4)运行方式:门诊特殊慢性病:患者至选定的医疗机构门诊就诊,医疗费用在规定范围内的按比例支付,超范围的自付。医院垫付统筹支付部分,经医保处审核合理后,医保处将统筹支付拨付给医院。公共卫生服务的慢性病管理:患者按社区医疗机构约定,免费接受规定范围的体检、随访。南昌市卫生局年终对按社区医疗机构进行考核,按完成公共卫生服务质量情况拨付相应公共卫生服务金额。
(5)信息平台:市医保处建立医保信息管理系统。系统里除有参保人信息外,慢性病患者的申报信息、就诊费用情况等都囊括其中。通过医保信息管理系统,医保处还能与医院信息系统对接,共同支持医保患者治疗和康复。公共卫生服务信息系统中,居民通过电子建档,录入相应信息。免费接受规定范围的体检、随访后,其检查结果由提供服务的社区医疗机构录入信息系统。通过系统的统计,市卫生局既可以了解慢性病基本情况,又可以掌握社区医疗机构完成公共卫生服务数量和质量情况。
(6)医疗服务机构:门诊特殊慢性病的只定位于二级以上医院门诊,意示着慢性病管理工作未延伸到社区。公共卫生服务项目重点在基层医疗卫生服务机构,包括卫生院、社区卫生服务中心、站等。
(7)慢性病范围:门诊特殊慢性病 19 种,公共卫生服务的慢性病只有 2种,数量差距还是比较悬殊的。这也使得大部分慢性病患者放弃基层医疗卫生服务机构,直接选择医院就诊。从而加重了医疗成本的支出,同时患者也有诸多的不便。基层医疗卫生服务机构未能发挥应有的作用和价值。【1】
小结:两种管理制度在一定程度上具有互补性,但各种的特点导致了不同结果:门诊特殊慢性病的服务地点在医院,基层服务机构不能按特殊病门诊管理方法为慢性病患者服务。患者若在其他医疗机构就诊,发生的医疗费用必须全由个人支付。公共卫生服务的慢性病管理目前只将高血压病、2 型糖尿病作为慢性病管理,慢性病病种范围狭小,不能为患有其他慢性病的患者提供服务,致使他们不得已放弃社区卫生服务机构,而选择医院门诊就医。结果就是预防与治疗相分离,医院与社区卫生服务机构不够融合。所以二者衔接很有必要。
3.5.3 衔接必要性
(1)保障慢性病患者权益的需要:患者不必受两个部门、两种制度的限制,可以选择自己比较合适的医院或社区医疗卫生服务机构就诊。衔接后的体制能够有效保持患者预防、治疗的序贯性。
(2)提高慢性病防治水平的需要:通过扩大病种范围、定点医疗机构拓宽,做到预防与治疗联合、医院和社区医疗卫生服务机构共同努力,来逐步提高防治水平,提高患者生活和生命质量。
(3)降低慢性病管理成本的需要:一改 “两种制度,两套人马” 的管理模式,统一管理可以避免浪费、节约资源。一是管理部门、编制、人员得到精简,二是办事程序优化,提高办事效率,三是信息系统资源得到合理利用,保证了患者资料的完整性,预防治疗的延续性。(4)探索两种制度相衔接的需要:职工医疗保险与公共卫生服务是两个不同的管理体系,通过慢性病管理为试点,探索二者衔接可能性。同时也是为其他医疗保险(如居民医保、新农合、商业保险等)与公共卫生服务项目衔接探路。
3.5.4 衔接困难点
虽然衔接存在以上必要性,更有利于对医疗机构的监管,也可增加资金的使用效率,提高慢性病管理水平,但毕竟是两个部门,历史发展中形成了各自特点。要真正衔接还是极具困难的,困难情况如下:
(1)需要政府的引导支持:从历年运行结果来看,无论是基本医疗保险还是公共卫生服务事业,政府都给予了高度重视,把人民的健康、生命质量放在重要位置。并出台了相应政策,提供了资金保障。在慢性病管理上,城镇职工医疗保险和公共卫生服务项目能够联手、衔接,仍需要政府的引导和大力支持
(2)缺乏相宜法律和政策:目前,城镇职工医疗保险、公共卫生服务项目都是独立运行,有自身的法规、制度、法律约束,容易出现多头管理、条块分割的现象。在共同衔接方面,要是没有统一的、具有权威的法规、政策支持,衔接只是空头口号,无法实现。
(3)缺乏相互衔接的意识:两种管理制度都只是在自己的系统内封闭运行,忙于日常管理工作。服务对象真正需求是什么?有没有整体考虑服务对象存在的问题?这些都需要领导者具有相互衔接的意识,真正认识到资源共享的重要性。
(4)缺乏共享的信息平台:虽然各自有信息系统,而且系统在政策的应用中发挥着重要作用,但由于工作对象和侧重点不同,信息系统也有着本质的区别。需要建立一个“信息连接板”,将医保信息系统、社区卫生服务信息系统、医院信息系统有效连接起来。而这个连接板在目前是没有的,需要多方努力研发。
(5)医疗资源配置不合理:大城市、大医院拥有高精尖人才和先进医疗设,而社区、乡镇的医疗水平薄弱。造成两种后果,一是城市大医院人满为患,基层卫生服务机构门可罗雀;二是门诊特殊慢性病服务不敢放心让社区承担,公共卫生服务结果不能为医疗保险所用。医院、社区、医保、公共卫生服务这四方面要做到协调,才能真正提高慢性病管理水平。
(二)制约石家庄市民办养老机构发展的主要原因分析1.传统思想观念的束缚机构养老的推行和养老机构的发展受我国传统思想观念束缚严重。一方面,养儿防老的观念我国社会根深蒂固,绝多大数老人认为养老机构是专门给没有子女的孤寡老人设立的,而自己有儿...
第一章突发公共事件应急管理体制的研究现状第一节突发公共事件应急管理现状早在20世纪70年代,重大事故应急系统就受到了国际社会的普遍重视,联合国开始在国际、地区、国家和城市层面上提高对灾害警觉和应急管理的认识,并将1990年-2000年宣布为...
摘要近年来,在激进的考核机制和城镇化、工业化建设的双重压力下,我国地方政府建设资金需求迅速攀升,但是地方政府财力往往无力支撑巨大的建设资金需求,融资发展的趋势越演越烈,地方政府性债务规模迅速增长。此外,由于《预算法》对地方政府举债进行了...
1绪论1.1选题背景及选题意义1.1.1选题背景党的十八大报告和十八届二中、三中全会都提到要按照建立中国特色社会主义行政体制目标,深入推进政企分开、政资分开、政事分开、政社分开,建设职能科学、结构优化、廉洁高效、人民满意的服务型政府。在报告中也...
第2章香港公立医疗的管理体制与机制2.1香港公立医疗管理体制分析2.1.1香港公立医疗发展轨迹在香港公共医疗卫生发展的早期阶段,并没有公立性质的医疗机构为市民提供医疗服务。最早的医院是于1841年由英国陆军和海军创办的陆军医院和海军医院。然而...
3.3日照市境外人员管理存在问题的原因分析随着改革开放的进一步发展和我市参与国际合作交流程度的不断深入,各级政府对境外人员管理更加重视,相关法规制度日益健全,政府牵头的社会化联动机制和公安内部分工配合机制已经形成,合力逐渐增强。在强化境外人...
第1章导言随着我国经济的快速发展,居民的生活质量越来越好,对交通的需求也日益增大,非法营运车辆随之日益增多。本章对非法营运车辆的研究意义、国内外研究现状的分析,对研究目标、方法、内容和创新之处等进行详细论述,为后面的问题和对策提供了必要...
第三章行政服务标准体系构建本章从目前行政服务标准体系构建的现状和问题出发,从构建原则、构建思路、构建载体、工作流程四个方面对行政服务标准体系的构建进行全方位的研究,突出标准化的技术支撑作用,为提升行政服务的整体质量和水平提供新途径。3.1...
5优化政府职能推动福州市文化创意产业集聚区健康发展文化创意产业集聚区是把双刃剑,通过越界促成不同行业、不同领域的重组与合作来推动创意产业的发展,并非简单的管理。从一定程度上来看,文化创意产业集聚区的发展,政府是重要的参与主体,政府在文化创...
第3章突发事件舆情管理存在的问题当前我国突发事件的舆情管理工作较前几年已经有很大进步,但依然有很多问题存在。比如联动问责机制的不完善,管理观念的滞后以及管理方法技巧的欠缺。这些问题亟待管理部门去解决,舆情管理面临形势依然严峻。3.1舆情...